Νέας τεχνολογίας ιατρικά αναλώσιμα, προηγμένα ιατρικά μηχανήματα, τεχνητή νοημοσύνη, ρομποτικά μηχανήματα και ψηφιακές εφαρμογές. Αποτελούν πλέον πολύτιμα εργαλεία στα χέρια των γιατρών, οι οποίοι μπορούν με μεγαλύτερη ευκολία και ακρίβεια να προχωρήσουν σε ασφαλείς διαγνώσεις ή να φέρουν σε πέρας περίπλοκες και εξειδικευμένες χειρουργικές επεμβάσεις, χωρίς μακρά νοσηλεία, ταλαιπωρία ή πόνο στον ασθενή.
Αρκετές σύγχρονες τεχνολογίες και νέες μέθοδοι χρησιμοποιούνται και στην Κύπρο. Οι περισσότερες από αυτές, μάλιστα, είναι προσβάσιμες στους ασθενείς μέσω του Γενικού Συστήματος Υγείας, το οποίο, όπως διαπιστώνεται, έχει οδηγήσει -μέσω του ανταγωνισμού που έχει δημιουργήσει- στην ανάπτυξη περισσότερων πρωτοβουλιών από πλευράς γιατρών και νοσηλευτηρίων. Κάποιες μέθοδοι και τεχνολογίες, όμως, αν και προσφέρονται από ιατρικά κέντρα της Κύπρου, δεν έχουν ακόμα ενταχθεί στο ΓεΣΥ. Στον προγραμματισμό του Οργανισμού Ασφάλισης Υγείας, ωστόσο, περιλαμβάνεται η σταδιακή ένταξή τους, προς όφελος των πολιτών.
Κύπριοι γιατροί που εφαρμόζουν κάποιες από αυτές τις τεχνολογίες μάς εξηγούν τα πλεονεκτήματα, τα μειονεκτήματα αλλά και τη διαδικασία που ακολουθούν.
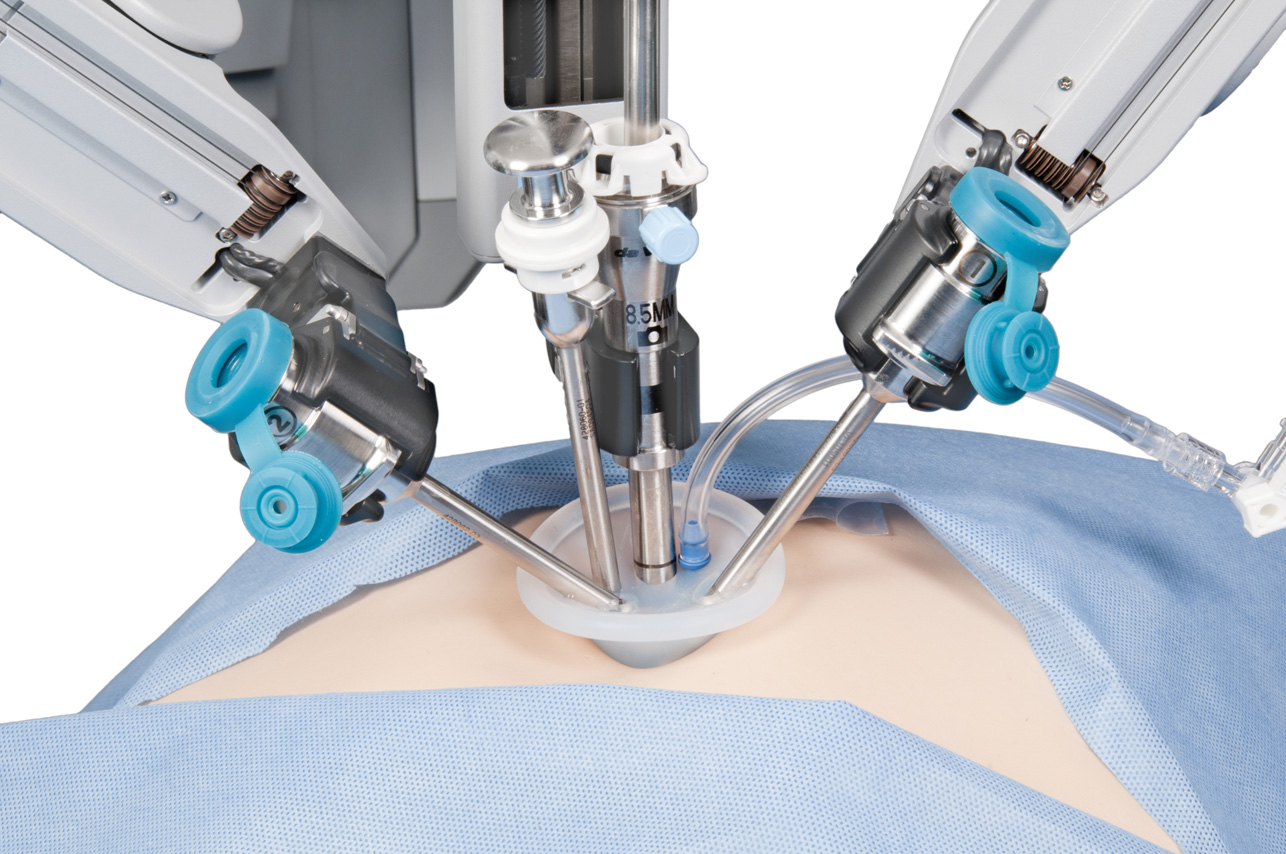
ΡΟΜΠΟΤΙΚΗ ΠΡΟΣΤΑΤΕΚΤΟΜΗ
Πρόδρομος Φιλίππου, Ουρολόγος – Ρομποτικός χειρουργός
Ο καρκίνος του προστάτη είναι η πιο συχνή κακοήθης πάθηση του άνδρα, αφού περίπου 1 στους 6 άνδρες θα διαγνωστεί με τη νόσο αυτή κατά τη διάρκεια της ζωής του. «Αν και είναι μια κακοήθεια που αναπτύσσεται με βραδύ ρυθμό, όταν εμφανιστούν συμπτώματα η νόσος είναι ήδη προχωρημένη. Με την ευαισθητοποίηση του κοινού σχετικά με τον καρκίνο του Προστάτη, αλλά και με τα εργαλεία που έχει στη διάθεσή της η σύγχρονη ουρολογία, γίνεται κατορθωτή η διάγνωση της νόσου σε πρώιμο στάδιο, καθώς η μια από τις μεθόδους αντιμετώπισης του καρκίνου του προστάτη είναι η χειρουργική αφαίρεση του οργάνου, γνωστή ως Ριζική Προστατεκτομή.
Παραδοσιακά, η επέμβαση αυτή γινόταν με τομή (Ανοικτή Ριζική Προστατεκτομή). Η σύγχρονη τεχνολογία επιτρέπει στους άνδρες με καρκίνο του προστάτη να ζήσουν δραστήρια και παραγωγικά μετά την επιτυχή αντιμετώπιση της νόσου. Πρόσφατες κλινικές μελέτες έδειξαν ότι με τη Ρομποτική Ριζική Προστατεκτομή, η νόσος αντιμετωπίζεται αποτελεσματικά, με παράλληλη διατήρηση των φυσιολογικών λειτουργιών».
«Το σύστημα Da Vinci επιτρέπει την εκτέλεση λεπτών κινήσεων ακριβείας, μέσα από μικρές οπές και η μέθοδος αυτή χρησιμοποιεί τα πλεονεκτήματα της τρισδιάστατης όρασης και της χρήσης μικροχειρουργικών εργαλείων που αναπαράγουν τις κινήσεις του ανθρώπινου χεριού. Συμβάλλει έτσι στην εκτέλεση πολύπλοκων επεμβάσεων, με ελάχιστο χειρουργικό τραύμα και η μέθοδος αυτή χρησιμοποιεί ιατρική τεχνολογία αιχμής, με τη βοήθεια της οποίας ο χειρουργός αποκτά καλύτερη και πιο ευκρινή πρόσβαση σε ζωτικά όργανα και εκτελεί κινήσεις μεγάλης ακρίβειας».
Η χρήση αυτής της τεχνολογίας – μεθόδου οδηγεί σε:
• Μικρότερης διάρκειας νοσηλεία
• Λιγότερο πόνο
• Μικρότερο κίνδυνο για λοιμώξεις
• Λιγότερη απώλεια αίματος
• Απουσία μεγάλων και δύσμορφων ουλών
• Ταχύτερη ανάρρωση
• Ταχύτερη επάνοδο στις φυσιολογικές καθημερινές δραστηριότητες
ΜΟΝΑΔΙΚΕΣ ΜΕΘΟΔΟΙ ΘΕΡΑΠΕΙΑΣ ΑΡΡΥΘΜΙΩΝ
Παναγιώτης Αβρααμίδης, Επεμβατικός Καρδιολόγος
Εμφύτευση βηματοδότη χωρίς ηλεκτρόδια:
«Ο συμβατικός βηματοδότης είναι μια συσκευή που τοποθετείται χειρουργικά κάτω από το δέρμα του θώρακα και ενώνεται με ένα η δυο ηλεκτρόδια, τα οποία οδηγούνται μέσω των μεγάλων αγγείων στην καρδιά. Με αυτό το τρόπο ρυθμίζονται οι παλμοί όταν αυτοί είναι πολύ χαμηλοί (βραδυκαρδία). Πρόκειται για μια αποτελεσματική θεραπεία, η οποία όμως έχει επιπλοκές, όπως η μόλυνση ή η δυσλειτουργία των ηλεκτροδίων. Κάποιοι ασθενείς είναι πολύ ευάλωτοι σε λοιμώξεις ή δεν υπάρχει πρόσβαση στα μεγάλα αγγεία».
Για αυτούς τους ασθενείς «υπάρχει τώρα μια νέα επαναστατική μικρή συσκευή, η οποία εμφυτεύεται κατευθείαν μέσα στην καρδιά, χωρίς χειρουργική τομή και χωρίς ηλεκτρόδια». Η τεχνολογία/μέθοδος αυτή άρχισε να εφαρμόζεται από τον Δρ Αβρααμίδη και τους συνεργάτες του, από το καλοκαίρι του 2023.
Μια δεύτερη καινοτομία «αφορά την επεμβατική θεραπεία της κολπικής μαρμαρυγής, της συχνότερης καρδιακής αρρυθμίας». Όπως εξηγεί ο κ. Αβρααμίδης, «τα φάρμακα κάποτε δεν αρκούν και χρειάζεται επεμβατική θεραπεία, κατάλυση με χρήση ρεύματος (RF ablation), μια αποτελεσματική αλλά χρονοβόρα μέθοδος, με συγκεκριμένες επιπλοκές».
«Τώρα έχει δημιουργηθεί μια νέα μέθοδος, η κατάλυση παλμικού πεδίου (PFA – Pulsed Field Ablation), η οποία αποδίδει ηλεκτρικούς παλμούς υψηλής έντασης μέσω ειδικού καθετήρα στο κολπικό μυοκάρδιο για πολύ βραχύ χρονικό διάστημα. Αυτή η νέα τεχνολογία είναι εξαιρετικά αποτελεσματική και παρουσιάζει μεγαλύτερη ασφάλεια από τη συμβατική κατάλυση RF ablation. Η διάρκεια της επέμβασης είναι επίσης σημαντικά μικρότερη, λιγότερο από μια ώρα στην πλειονότητα των ασθενών».
Η καινοτομία αυτή άρχισε να εφαρμόζεται το τελευταίο διάστημα στην Κύπρο.
ΜΙΑ ΜΗ ΕΠΕΜΒΑΤΙΚΗ ΜΕΘΟΔΟΣ
ΓΙΑ ΤΗΝ ΑΞΙΟΛΟΓΗΣΗ ΤΗΣ ΙΝΩΣΗΣ ΤΟΥ ΗΠΑΤΟΣ
Φώτης Κοσματόπουλος – ακτινολόγος
Εύκολη, γρήγορη και ανώδυνη εξέταση, η οποία, υπό προϋποθέσεις, μπορεί να απαλλάξει τον εξεταζόμενο από τη διαδικασία της επεμβατικής μεθόδου της βιοψίας.
«Η ηπατική ελαστογραφία (fibroscan) είναι μια μη επεμβατική μέθοδος στην αξιολόγηση της ίνωσης του ήπατος και αποτελεί ένα εξαιρετικά χρήσιμο εργαλείο για τους ηπατολόγους ανά το παγκόσμιο». Χρησιμοποιείται για «την ποσοτική εκτίμηση της ελαστικότητας (stiffness) του ήπατος, που συνδέεται με τον βαθμό της ηπατικής ίνωσης, χωρίς να είναι απαραίτητο ο εξεταζόμενος να ακολουθήσει την επεμβατική μέθοδο της βιοψίας. Προτείνεται κυρίως για την αρχική εκτίμηση της ίνωσης σε ασθενείς που δεν έχουν πάρει θεραπεία».
Η εξέταση αυτή γίνεται με τη συσκευή Fibroscan, η οποία «είναι ένας εξειδικευμένος υπολογιστής, που διαθέτει ηλεκτρονικό σύστημα για εκπομπή και υποδοχή υπερήχων, εντολές δόνησης και ανάλυση σήματος. Ο υπερηχογραφικός ηχοβολέας χρησιμοποιείται για εκπομπή και υποδοχή υπερήχων. Οι δονήσεις μετρίου εύρους και χαμηλής συχνότητας μεταφέρονται από το σύστημα δόνησης στους ιστούς μέσω του ηχοβολέα δημιουργώντας ένα ελαστικό κύμα το οποίο διαδίδεται διαμέσου των ιστών. Ταυτόχρονα, ο ήχος ακολουθεί την ακολουθία του κύματος και προσδιορίζει την ταχύτητά του, η οποία συνδέεται άμεσα με την ελαστικότητα του ηπατικού ιστού. Όσο πιο σκληρός είναι ο ιστός, τόσο αυξάνεται η ταχύτητά του. Τα αποτελέσματα εκφράζονται σε Kilopascal (kPa)».
Πρόκειται «για μία απλή εξέταση που δεν απαιτεί κάποια προετοιμασία από τον εξεταζόμενο. Ο γιατρός καλύπτει το άκρο του ηχοβολέα με gel και το τοποθετεί στο δέρμα του εξεταζόμενου, μεταξύ των πλευρών, στοχεύοντας στο δεξιό λοβό, στη μεσότητα του παρεγχύματος. Το άκρο του ηχοβολέα τοποθετείται σε τμήμα του ήπατος που έχει πάχος 6 εκατοστά τουλάχιστον και είναι ελεύθερο από μεγάλες αγγειακές δομές. Οι δε μετρήσεις γίνονται σε βάθος 25-65 χιλιοστών από την επιφάνεια του δέρματος».
Στα πλεονεκτήματα της μεθόδου «εκτός του ότι πρόκειται για εύκολη, ανώδυνη και γρήγορη εξέταση, περιλαμβάνεται ο εξαιρετικά μικρός χρόνος της κάθε μέτρησης (ένα δευτερόλεπτο), η εξαγωγή άμεσων αποτελεσμάτων και η άριστη αναπαραγωγιμότητα. Εξαιρετικής σημασίας είναι επίσης το γεγονός ότι το δείγμα που λαμβάνεται είναι 100 φορές μεγαλύτερο από τη βιοψία, μπορούν να επιτευχθούν 10 επιτυχημένες μετρήσεις στο ίδιο σημείο, ενώ οι μη αξιόπιστες μετρήσεις απορρίπτονται από το μηχάνημα».
Αντενδείξεις: «Στον αντίποδα, η ηπατική ελαστογραφία δεν είναι κατάλληλη για όλους τους ασθενείς. Υπάρχουν τεχνικοί περιορισμοί, όπως η ύπαρξη ασκίτη (συσσώρευση παθολογικής ποσότητας υγρού μέσα στην κοιλιά), η παχυσαρκία και τα στενά μεσοπλεύρια διαστήματα. Η ηπατική ελαστογραφία δεν έχει θέση στη διάγνωση κίρρωσης/ίνωσης σε ασθενείς με οξεία ηπατική βλάβη, αλλά μπορεί να χρησιμοποιηθεί για την παρακολούθηση της εξέλιξης της βλάβης. Επίσης αντενδείκνυται για τις εγκύους και για τα άτομα με βηματοδότη.
Ασθενείς που πάσχουν από χρόνια πάθηση του ήπατος, όπως χρόνια ηπατίτιδα οποιασδήποτε αιτιολογίας (B, C, αυτοάνοσο), αλκοολική ηπατίτιδα, στεατοηπατίτιδα λόγω σακχαρώδους διαβήτη και άλλων αιτιών, φαρμακευτική ηπατίτιδα, αιμοχρωμάτωση κ.α, είναι πολύ σημαντικό να ελέγχονται, κατόπιν συμβουλευτικής που θα λάβουν από το θεράποντα ιατρό τους, για την πιθανότητα ανάπτυξης ίνωσης πριν αναπτυχθεί κίρρωση του ήπατος, ούτως ώστε άμεσα και προληπτικά να λαμβάνονται τα κατάλληλα θεραπευτικά μέτρα».
Η ΠΛΗΡΗΣ ΑΠΟΚΑΤΑΣΤΑΣΗ ΜΙΑΣ ΧΑΜΕΝΗΣ ΑΝΘΡΩΠΙΝΗΣ ΑΙΣΘΗΣΗΣ
Ανδρέας Αναγιωτός – Ωτορινολαρυγγολόγος
«Η αποκατάσταση μιας σημαντικής αίσθησης, της ακοής, ακόμα και σε περιπτώσεις πλήρους απώλειάς της (κώφωση) δεν αποτελεί πλέον προϊόν επιστημονικής φαντασίας. Η δυνατότητα αυτή προσφέρεται μέσω της κοχλιακής εμφύτευσης σε περιπτώσεις σοβαρής βαρηκοΐας – κώφωσης, στις οποίες τα κλασικά ακουστικά βαρηκοΐας δεν προσφέρουν ικανοποιητική αποκατάσταση».
Το κοχλιακό εμφύτευμα είναι μια μικρή ηλεκτρονική συσκευή «η οποία τοποθετείται στο αφτί, με μια λεπτή επέμβαση. Λίγες μέρες μετά, τοποθετείται το εξωτερικό τμήμα του εμφυτεύματος, δηλαδή ο επεξεργαστής ομιλίας και αμέσως το σύστημα ενεργοποιείται. Ο ήχος που προσλαμβάνεται από το μικρόφωνο του επεξεργαστή μετατρέπεται σε ηλεκτρικό σήμα, το οποίο μεταφέρεται κατευθείαν στο ακουστικό νεύρο και από εκεί στον εγκέφαλο. Το μέχρι πρότινος βαρήκοο ή κωφό άτομο πλέον ακούει τους καθημερινούς ήχους, αντιλαμβάνεται την ομιλία και απολαμβάνει τη μουσική. Για να φτάσει κανείς σε αυτό το θαυμάσιο αποτέλεσμα απαιτείται, για κάποιο χρονικό διάστημα μετά την εμφύτευση, εξάσκηση ή και λογοθεραπεία, έτσι ώστε το σύστημα νευρώνων του εγκεφάλου να προσαρμοστεί στο καινούργιο είδος ερεθίσματος που του προσφέρεται (πλαστικότητα του εγκεφάλου)».
Της κοχλιακής εμφύτευσης «προηγείται μία διαδικασία αξιολόγησης και συμβουλευτικής από ομάδα ειδικών, την οποία αποτελούν: ωτορινολαρυγγολόγος, ακοολόγος, λογοθεραπευτής, ψυχολόγος και εάν πρόκειται για παιδί δάσκαλος κωφών. Η εξατομικευμένη προσέγγιση (personalized medicine) διασφαλίζει ότι για τον κάθε ασθενή θα επιλεγεί το κατάλληλο εμφύτευμα».
«Έχουμε, λοιπόν, στα χέρια μας μία μέθοδο η οποία επιτυγχάνει κάτι μοναδικό: την πλήρη αποκατάσταση μίας χαμένης αίσθησης σε έναν άνθρωπο. Η βιοτεχνολογία καλπάζει και οι εξελίξεις στον τομέα τα επόμενα χρόνια αναμένονται να είναι ακόμα πιο συναρπαστικές».
Η ΜΑΓΝΗΤΙΚΗ ΑΡΘΡΟΓΡΑΦΙΑ – ΑΠΕΙΚΟΝΙΣΗ ΤΩΝ ΑΡΘΡΩΣΕΩΝ
Ανδρέας Παναγιώτου – Ακτινολόγος
«Η μαγνητική αρθρογραφία είναι μια από τις αναγνωρισμένες, διεθνώς, μεθόδους για την αξιολόγηση της παθολογίας των αρθρώσεων. Είναι μια απεικονιστική εξέταση που χρησιμοποιεί σκιαγραφικό για την καλύτερη αξιολόγηση της άρθρωσης (π.χ. ο ώμος, το γόνατο ή το ισχίο), η οποία δεν μπορεί να επιτευχθεί μόνο μέσω της τυπικής απεικόνισης στον μαγνητικό τομογράφο».
Στη μαγνητική αρθρογραφία «χρησιμοποιείται μια λεπτή βελόνα για την έγχυση σκιαγραφικού στην άρθρωση και στη συνέχεια ακολουθεί η διενέργεια μαγνητικής τομογραφίας για να ληφθούν καλύτερες και ακριβέστερες εικόνες της υπό εξέταση άρθρωσης. Ενώ η μαγνητική αρθρογραφία χρησιμοποιείται πιο συχνά για την εξέταση των αρθρώσεων του ώμου και του ισχίου, μπορεί επίσης να χρησιμοποιηθεί για την εξέταση άλλων αρθρώσεων, όπως το γόνατο, ο καρπός, ο αστράγαλος ή ο αγκώνας».
Η εξέταση μπορεί να γίνει σε μια άρθρωση «είτε όταν υπάρχει επίμονος και ανεξήγητος πόνος, ενόχληση, απώλεια κίνησης ή/και αλλαγές στον τρόπο λειτουργίας της άρθρωσης, είτε όταν το πρόβλημα δεν εντοπίζεται στην τυπική απεικόνιση μαγνητικής τομογραφίας».
Οι πιο συγκεκριμένοι λόγοι περιλαμβάνουν:
• Την αξιολόγηση των προβλημάτων (π.χ. ρήξεις) στους μαλακούς ιστούς της άρθρωσης, όπως επιχείλιους χόνδρους, συνδέσμους, τένοντες, χόνδρους και αρθρικές κάψουλες.
• Τον έλεγχο για ζημιές από επαναλαμβανόμενες εξαρθρώσεις της άρθρωσης.
«H μαγνητική αρθρογραφία αφορά επεμβατική ιατρική διαδικασία, επομένως απαιτεί υψηλό βαθμό τεχνογνωσίας από τον ιατρό ακτινολόγο. Στην άμεση αρθρογραφία, η οποία προσφέρει το καλύτερο δυνατό απεικονιστικό αποτέλεσμα, προηγείται καθετηριασμός της άρθρωσης με λεπτή βελόνα, υπό την καθοδήγηση υπερήχου (US) ή αξονικής τομογραφίας (CT), προκειμένου να εγχυθεί το σκιαγραφικό απευθείας στην κοιλότητα της άρθρωσης.
Μετά την έγχυση του σκιαγραφικού στην άρθρωση, ακολουθεί μαγνητική τομογραφία. Παρόλο που η εν λόγω εξέταση είναι εξειδικευμένη, δεν απαιτείται κάποια προετοιμασία από τον εξεταζόμενο πριν την διενέργεια της εξέτασης. Κατά τη διάρκεια και λίγο μετά την έγχυση ενδέχεται να υπάρχει κάποια ενόχληση στην άρθρωση, ωστόσο, είναι προσωρινή και ο εξεταζόμενος συνήθως μπορεί να επιστρέψει στις κανονικές του δραστηριότητες αμέσως μετά τη διαδικασία».
ΔΟΚΙΜΑΣΙΑ ΠΡΟΚΛΗΣΗΣ – ΓΙΑ ΑΤΟΜΑ ΠΟΥ ΑΝΤΙΜΕΤΩΠΙΖΟΥΝ ΠΡΟΒΛΗΜΑ ΚΑΤΑ ΤΗΝ ΑΣΚΗΣΗ
Ανδρέας Επιφανίου – Κλινικός εργοφυσιολογος
«Το τεστ πρόκλησης είναι μια διαγνωστική διαδικασία που χρησιμοποιείται για την αξιολόγηση και τη διάγνωση της βρογχοσυστολής, που προκαλείται από την άσκηση ή του βρογχόσπασμου, που προκαλείται από την άσκηση. Αυτή η εξέταση είναι ιδιαίτερα σημαντική για άτομα που εμφανίζουν αναπνευστικά συμπτώματα, όπως συριγμό, βήχα, σφίξιμο στο στήθος ή δύσπνοια, κατά τη διάρκεια ή μετά τη σωματική δραστηριότητα».
Η δοκιμασία πρόκλησης συμπεριλαμβάνει:
- Βασική αξιολόγηση: στην οποία, πριν από τη δοκιμή, η βασική πνευμονική λειτουργία του ατόμου μετράται χρησιμοποιώντας σπιρομέτρηση. Η σπιρομέτρηση αξιολογεί τον όγκο και τη ροή του αέρα κατά την εισπνοή και την εκπνοή.
- Πρωτόκολλο άσκησης: στη συνέχεια ζητείται από το άτομο να συμμετάσχει σε ένα τυποποιημένο πρωτόκολλο άσκησης που συχνά περιλαμβάνει αερόβιες δραστηριότητες όπως τρέξιμο σε διάδρομο ή σε χρήση στατικού ποδηλάτου. Η ένταση της άσκησης αυξάνεται σταδιακά για να ανεβάσει τον καρδιακό ρυθμό.
- Αξιολόγηση μετά την άσκηση: Μετά την ολοκλήρωση της άσκησης, το άτομο επαναλαμβάνει την σπιρομέτρηση για τη μέτρηση της πνευμονικής λειτουργίας αμέσως μετά την άσκηση και σε συγκεκριμένα διαστήματα μετά (πχ 5,10 και 15 λεπτά μετά την άσκηση)
«Τα αποτελέσματα της δοκιμής συγκρίνονται με τις βασικές μετρήσεις. Μια σημαντική πτώση της πνευμονικής λειτουργίας (συνήθως 10% μεγαλύτερη μείωση του όγκου της αναγκαστικής εκπνοής σε ένα δευτερόλεπτο FEV1) μετά την άσκηση υποδηλώνει βρογχοσυστολή που προκαλείται από την άσκηση»
Διάγνωση και συστάσεις: Με βάση τα αποτελέσματα των εξετάσεων οι επαγγελματίες υγείας μπορούν να προχωρήσουν στην διάγνωση και να προσδιορίσουν τη σοβαρότητα της πάθησης.
«Είναι σημαντικό να σημειωθεί ότι η δοκιμασία πρόκλησης άσκησης πρέπει να διεξάγεται υπό την επίβλεψη εκπαιδευμένου ιατρικού προσωπικού, ειδικά σε περιπτώσεις όπου μπορεί να υπάρχει κίνδυνος σοβαρής βρογχοσυστολής».
Το τεστ αυτό «βοηθά τους παρόχους υγειονομικής περίθαλψης να κατανοήσουν τον τρόπο με τον οποίο η άσκηση επηρεάζει τη λειτουργία των αεραγωγών ενός ατόμου και βοηθά στην ανάπτυξη ενός προσαρμοσμένου σχεδίου θεραπείας για όσους αντιμετωπίζουν αναπνευστικά συμπτώματα που προκαλούνται από την άσκηση».
KΑΡΚΙΝΟΣ ΤΟΥ ΠΝΕΥΜΟΝΑ ΚΑΙ ΠΡΟΓΡΑΜΜΑΤΑ ΔΙΑΛΟΓΗΣ
Στέλιος Δημητρίου – Ιατρός Ακτινοδιαγνώστης
«Ο καρκίνος του πνεύμονα αποτελεί τη συχνότερη αιτία θανάτου από καρκίνο, παγκοσμίως. Μέσα από σειρά μελετών προκύπτουν στοιχεία μείωσης της θνητότητας με την εφαρμογή προγραμμάτων διαλογής (screening), με ετήσια αξονική τομογραφία θώρακος χαμηλής δόσης (low-dose CT) σε επιλεγμένα άτομα με υψηλό ρίσκο νόσησης. Σύμφωνα με τις αμερικανικές κατευθυντήριες οδηγίες, η εξέταση διαλογής (low-dose CT) για τον καρκίνο του πνεύμονα θα πρέπει να εφαρμόζεται σε άτομα:
– με ιστορικό καπνίσματος τουλάχιστον για 20 pack-years, πχ. 1 πακέτο τσιγάρα την ημέρα για 20 χρόνια ή 2 πακέτα την ημέρα για 10 χρόνια (ενεργός καπνιστής ή διακοπή καπνίσματος εντός των τελευταίων 15 ετών).
– ηλικίας 50-80 ετών.
Οι εξετάσεις διαλογής δεν ρέπει να θεωρούνται υποχρεωτικές στους ασθενείς υψηλού ρίσκου, αλλά να τους δίνεται η δυνατότητα επιλογής, αφού συζητηθούν αναλυτικά τα πλεονεκτήματα και τα μειονεκτήματα».
Τα βασικάπλεονεκτήματα του προγράμματος διαλογής με low-dose CT αποτελούν:
– Η διάγνωση πνευμονικών καρκίνων σε αρχικό στάδιο, συμβάλλοντας στην καλύτερη πρόγνωση της νόσου και δυνητικά στη μείωση της θνητότητας. Ενδεικτικά αναφέρεται 5ετής επιβίωση σε ποσοστό της τάξης του 52% σε ασθενείς που διαγνώστηκαν με καρκίνο σταδίου Ι έναντι 5% σε ασθενείς με καρκίνο σταδίου IV.
– Τα τυχαία ευρήματα, μη σχετιζόμενα με καρκίνο του πνεύμονα (κυρίως η χρόνια αναπνευστική πνευμονοπάθεια και η καρδιαγγειακή νόσος, όπως πχ. η αθηρωματική νόσος των στεφανιαίων αγγείων και το ανεύρυσμα της θωρακικής αορτής). Η έγκαιρη διάγνωση και η κατάλληλη παρακολούθηση/αντιμετώπιση των εν λόγω ευρημάτων, θα μπορούσαν να οδηγήσουν στη μείωση της νοσηρότητας και της θνησιμότητας των ασθενών.
Τα βασικά μειονεκτήματα του προγράμματος διαλογής αποτελούν:
– το υψηλό ποσοστό ψευδώς θετικών, τυχαίων ευρημάτων, που δεν σχετίζονται με καρκίνο του πνεύμονα και που ενδέχεται να οδηγήσουν σε περαιτέρω αχρείαστες εξετάσεις και θεραπείες, αυξάνοντας σημαντικά το κόστος
– η πιθανή «υπερδιάγνωση» – η διάγνωση δηλαδή και θεραπεία πνευμονικών καρκίνων που δεν θα ανακαλύπτονταν χωρίς την εφαρμογή προγράμματος διαλογής
– η εκ παραδρομής, μη διάγνωση του καρκίνου στις εξετάσεις διαλογής (missed lung cancer), κάτι που πάντως συμβαίνει σπάνια.
Αξιοσημείωτο θεωρείται το γεγονός ότι η συμμετοχή ασθενών σε προγράμματα διαλογής για τον καρκίνο του πνεύμονα έχει τόσο θετική όσο και αρνητική επίδραση στη διακοπή του καπνίσματος».
Παρά ταύτα, ανέφερε ο κ. Δημητρίου «μέσω των προγραμμάτων διαλογής, τα οφέλη στον πληθυσμό φαίνεται να είναι περισσότερα σε σχέση με τις επιβλαβείς συνέπειες, στόχος που μέχρι στιγμής φαίνεται να επιτυγχάνεται με την εφαρμογή του ετήσιου ελέγχου με low-dose CT σε επιλεγμένες ομάδες καπνιστών. Σημειώνεται ότι μέχρι στιγμής δεν πραγματοποιούνται στην Κύπρο επίσημα κι οργανωμένα από κρατικούς φορείς προγράμματα διαλογής για τον καρκίνο του πνεύμονα».
Όπως και στις εξετάσεις άλλων οργάνων, «πχ του μαστού και του προστάτη, όπου έχει καθιερωθεί βαθμονομημένο σύστημα αξιολόγησης των ύποπτων για κακοήθεια βλαβών (BI-RADS & PI-RADS αντίστοιχα), έτσι και στην περίπτωση της εξέτασης των πνευμόνων με CT έχει προταθεί βαθμονομημένο σύστημα αξιολόγησης των πνευμονικών όζων (Lung-RADS), με στόχο την τυποποίηση, βάσει αλγορίθμων, του επανελέγχου και της διαχείρισης των ασθενών».
«Η αυτοματοποίηση στην ανίχνευση, μέτρηση και χαρακτηρισμό των πνευμονικών όζων με τη χρήση ηλεκτρονικών υπολογιστών και τεχνητής νοημοσύνης, αποτελεί μια συνεχώς εξελισσόμενη πρακτική στην κλινική πράξη, στοχεύοντας στην αύξηση της εγκυρότητας και της αποτελεσματικότητας των προγραμμάτων διαλογής».
Η ΤΕΧΝΗΤΗ ΝΟΗΜΟΣΥΝΗ ΣΤΗΝ ΙΑΤΡΙΚΗ
Δήμος Μιχαηλίδης – Ιατρός Ακτινολόγος
«Η απεικονιστική ιατρική στις μέρες μας κατέχει κυρίαρχη θέση, τόσο στη διάγνωση όσο και στη μεταθεραπευτική παρακολούθηση νοσημάτων. Γι’ αυτό τον λόγο είναι ύψιστης σημασίας η αξιόπιστη και ακριβής απεικόνιση για να παρθούν και οι κατάλληλες κλινικές αποφάσεις για τη θεραπεία του ασθενούς. Τα σύγχρονα απεικονιστικά μηχανήματα έχουν στόχο να επιτυγχάνεται η καλύτερη δυνατή απεικόνιση, που με τη σειρά της συμβάλλει στην επίτευξη της καλύτερης δυνατής διάγνωσης.
Χρησιμοποιώντας ως παράδειγμα τη Μαγνητική Τομογραφία, ο χρόνος της εξέτασης, που είναι άμεσα συνυφασμένος με τη συνεργασία του ασθενή, μπορεί να μειωθεί σημαντικά σε μαγνητικούς τομογράφους που διαθέτουν ψηλό μαγνητικό πεδίο 3Τ, διατηρώντας την υψηλή απεικονιστική ευκρίνεια. Μια μεγαλύτερη διάμετρος της οπής του Μαγνήτη προσφέρει αίσθημα άνεσης σε κλειστοφοβικούς και πιο εύσωμους ασθενείς, ενώ η τεχνητή νοημοσύνη που έχει ενσωματωθεί στα πιο σύγχρονα μηχανήματα βοηθούν τον τεχνολόγο να εκτελέσει την εξέταση πιο σύντομα, αλλά και να ελαχιστοποιήσει αλλοιώσεις στην απεικόνιση λόγω κίνησης του ασθενή ή λόγω παρουσίας μετάλλου, αέρα κτλ».
Η τεχνητή νοημοσύνη, «που εν τη γενέσει της είχε δημιουργήσει ανησυχίες στον ακτινοδιαγνωστικό πληθυσμό για πιθανή αντικατάστασή τους από τεχνητούς υπολογιστές, έχει αναδειχτεί σε σύμμαχο και βοηθό τους, παρέχοντάς τους τα εργαλεία για πιο αξιόπιστες διαγνώσεις και αυξάνοντας την αποτελεσματικότητά τους. Ένας σύγχρονος Μαγνητικός Τομογράφος ισχυρότερου μαγνητικού πεδίου 3T (Τesla) υπερτερεί σαφώς έναντι χαμηλότερου μαγνητικού πεδίου Τομογράφων 1.5Τ και ανοιχτού τύπου Μαγνητικών Τομογράφων 0.3Τ».
«Σε μικρές ανατομικές περιοχές, όπως για παράδειγμα η πύελος, ο προστάτης, η μήτρα, το ορθό, οι αρθρώσεις, το μυοσκελετικό σύστημα και ο εγκέφαλος, αλλά και σε περίπτωση παιδιατρικών ασθενών, ένας μαγνητικός τομογράφος 3Τ επιτυγχάνει υψηλότερη χωρική ευκρίνεια και ανάλυση αντίθεσης».
Έχοντας μπροστά του εικόνες υψηλής ευκρίνειας, «ο έμπειρος ιατρός-ακτινολόγος μπορεί να συντάξει το πόρισμά του με περισσότερη ακρίβεια και βεβαιότητα, παρέχοντας μια κλινικά προσανατολισμένη διάγνωση χωρίς να χρειάζονται περεταίρω εξετάσεις για να διασαφηνιστούν τυχόν ακαθόριστα ευρήματα. Οι πιο ευκρινείς εικόνες «υποχρεώνουν» επίσης τον ιατρό να επεξεργαστεί και να αναδείξει παθολογίες που ίσως να μην είναι ορατές με χαμηλότερης ισχύος μαγνητικούς τομογράφους.
Τα σύγχρονα απεικονιστικά μηχανήματα αυτής της εμβέλειας διαθέτουν εξάλλου όλα τα σχετικά λογισμικά (ορισμένα και με Τεχνητή Νοημοσύνη-ΑΙ) και τεχνικές που απαιτούνται για μια ολιστική απεικόνιση, χωρίς να χρειάζεται ο ασθενής να επισκέπτεται διαφορετικά διαγνωστικά κέντρα. Η απεικόνιση που επιτυγχάνεται είναι ισάξια εξειδικευμένων κέντρων του εξωτερικού και απόλυτα αποδεκτή από αυτά σε περίπτωση που ασθενής επιθυμεί να στείλει τις εξετάσεις του πριν μεταβεί για θεραπεία η για τη μετα-θεραπευτική του παρακολούθηση».
Από την έκδοση του Insider